Описание
Значение исследования мочи трудно переоценить как по объему, так и по объективности получаемой информации. На общий анализ собирают всю утреннюю порцию мочи, выделенную при свободном мочеиспускании. Мочу исследуют не позднее 1-2 часов после сбора. Общий анализ мочи включает: исследование физических и химических свойств мочи, микроскопическое исследование мочевого осадка.
Физические свойства мочи
Цвет мочи
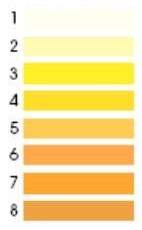 Цвет мочи зависит от количества принимаемой жидкости и от концентрационной способности почек. Длительное выделение бледной, бесцветной или водянистой мочи характерно для несахарного и сахарного диабета, хронической почечной недостаточности. Интенсивно окрашенная моча выделяется при больших внепочечных потерях жидкости (при лихорадке, диарее).
Цвет мочи зависит от количества принимаемой жидкости и от концентрационной способности почек. Длительное выделение бледной, бесцветной или водянистой мочи характерно для несахарного и сахарного диабета, хронической почечной недостаточности. Интенсивно окрашенная моча выделяется при больших внепочечных потерях жидкости (при лихорадке, диарее).
Розово-красный или красно-коричневый цвет, обусловленный примесью «свежей» крови бывает при мочекаменной болезни, опухолях, инфаркте почки, туберкулезе. Выделение мочи вида «мясных помоев» характерно для больных острым гломерулонефритом. Темно-красный цвет мочи появляется при массивном гемолизе эритроцитов. При желтухах моча приобретает бурый или зеленовато-бурый цвет («цвет пива»). Черный цвет мочи характерен для алкаптонурии, меланосаркомы, меланомы. Молочно-белый цвет мочи появляется при липидурии.
Прозрачность мочи
В патологии мутность мочи связана с присутствием в ней большого количества солей, клеточных элементов, бактерий, слизи, липидов. Мутность, появляющаяся в постоявшей моче, обычно обусловлена солями и, как правило, значения не имеет.
Запах мочи
При длительном стоянии вследствие образования аммиака из мочевины она приобретает резко выраженный аммиачный запах. При разложении в моче белка, крови, гноя появляется гнилостный запах. Гнилостный запах может иметь и свежевыпущенная моча при распадающемся раке или дивертикуле мочевого пузыря. Запах ацетона появляется при декомпенсированном сахарном диабете, при белковом голодании.
Реакция мочи
Резко кислая реакция мочи появляется при сахарном диабете, особенно кетоацидозе; туберкулезе почек; почечной недостаточности; ацидозе; при гипокалиемическом алкалозе. Щелочная реакция мочи наблюдается относительно редко и является следствием: хронической инфекции мочевыводящих путей (расщепление мочевины бактериями); применения ощелачивающей терапии (бикарбонат натрия); алкалоза; гиперхлоремическогоацидоза, обусловленного поражением канальцев почек. Реакция мочи имеет значение для образования мочевых камней: резко кислая реакция (рН меньше 5,5) предрасполагает к образованию уратных камней, в щелочной моче чаще образуются оксалатные и фосфатные камни.
Относительная плотность мочи
Этот показатель отражает концентрационную способность почек. Плотность мочи определяется относительно дистиллированной воды, плотность которой принимается за 1.000.
Максимальная величина относительной плотности мочи дает представление о концентрационной функции почек. Эта функция почек считается нормальной, если относительная плотность утренней наиболее концентрированной мочи выше 1.018. В том случае, когда утренняя моча имеет плотность менее 1.018, следует повторить исследование, а при повторном выявлении низкой относительной плотности мочи необходимо провести пробу Зимницкого.
Снижение относительной плотности мочи отмечается:
- при избыточном употреблении жидкости;
- при малосолевой и бедной белком диете;
- при схождении отеков;
- при приеме мочегонных средств;
- при гипофизарной недостаточности со снижением в крови антидиуретического гормона;
- при заболеваниях почек с поражением канальцев (тубулоинтерстициальный нефрит, поликистоз почек, синдром Фанкони);
- длительное выделение мочи низкой плотности (при исключении вышеперечисленных причин) свидетельствует о хронической почечной недостаточности.
Повышение относительной плотности мочи отмечается:
- при больших внепочечных потерях жидкости (лихорадка, диарея, неукротимая рвота);
- при сахарном диабете (1% сахара в моче повышает плотность на 4 деления);
- при высокой протеинурии (каждые 4 г/л белка увеличивают плотность на 1 деление).
Химические свойства мочи
 При химическом исследовании мочи определяют содержание белка, глюкозы, кетоновых тел и желчных пигментов.
При химическом исследовании мочи определяют содержание белка, глюкозы, кетоновых тел и желчных пигментов.
Протеинурия
Протеинурия — выделение с мочой белка в количестве, превышающем нормальные значения. Это самый частый признак поражения почек.
По связи с заболеваниями протеинурия подразделяется на функциональную и патологическую.
Функциональная протеинурия наблюдается у пациентов со здоровыми почками. Функциональная протеинурия невысокая (до 1 г/сут), обычно преходящая, изолированная (отсутствуют другие признаки поражения почек), редко сочетается с эритроцитурией, лейкоцитурией, цилиндрурией. Выделяют несколько типов функциональной протеинурии:
- Ортостатическая — по источнику — клубочковая, встречается у молодых лиц 13-20 лет, не превышает 1 г/сут, исчезает в положении лежа. Данный вид протеинурии диагностируется при помощи ортостатической пробы — первую утреннюю порцию мочи пациент собирает, не вставая с постели, затем выполняет небольшую физическую нагрузку (ходьба по лестнице), после чего собирает вторую порцию мочи на анализ. Отсутствие белка в первой и наличие во второй порции мочи свидетельствуют об ортостатической протеинурии.
- Лихорадочная — по источнику — клубочковая, до 1-2 г/сут. Наблюдается при лихорадочных состояниях, чаще у детей и стариков, исчезает при нормализации температуры тела.
- Протеинурия напряжения (маршевая) — возникает после тяжелого физического напряжения, выявляется в первой порции мочи, исчезает при обычных физических нагрузках.
- Протеинурия при ожирении — развивается на фоне повышенной концентрации ренина и ангиотензина. При потере массы тела и при лечении ингибиторами АПФ может уменьшаться и даже исчезать.
- Беременность может привести к появлению физиологической протеинурии. Ее уровень не должен превышать 0,3 г/сут.
- Идиопатическая преходящая — выявляется у здоровых лиц при медицинском обследовании и отсутствует при последующих исследованиях мочи.
Патологическая протеинурия выявляется при заболеваниях почек, мочевыводящих путей а также при воздействии внепочечных факторов и бывает при следующих заболеваниях: миеломной болезни (протеинурия Бенс-Джонса), рабдомиолизе, макроглобулинемии Вальдестрема, массивном внутрисосудистом гемодизе, гломерулонефритах (первичных и при системных заболеваниях), амилоидозе почек, диабетическом гломерулосклерозе а также при гипертонической болезни, «застойной» почке, интерстициальном нефрите, пиелонефрите, врожденных тубулопатиях (синдром Фанкони).
По степени выраженности (величине) протеинурия может быть:
- Микроальбуминурия — выделение с мочой минимального, лишь слегка превышающего физиологическую норму альбумина (от 30 до 300 — 500 мг/сутки), является первым ранним симптомом диабетической нефропатии, поражения почек при артериальной гипертензии, отторжения почечного трансплантата.
- Низкая (до 1 г/сутки) и умеренная (от 1 до 3 г/сутки) отмечается при различных заболеваниях почек и мочевыводящих путей (гломерулонефрит, пиелонефрит, нефролитиаз, опухоли почек, туберкулез).
- Высокая или нефротическая протеинурия — потеря белка более 3,5 г/сутки. Наличие высокой протеинурии в сочетании гипоальбуминемией и является признаком нефротического синдрома.
Глюкозурия
Выделяют глюкозурию физиологическую и патологическую. Физиологическая глюкозурия отмечается при употреблении в пищу большого количества сахара, когда концентрация глюкозы в крови превышает почечный порог для нее (9,9 ммоль/л). Как правило, она непостоянная, преходящая и сочетается с временным повышением глюкозы в крови. Физиологическая глюкозурия может развиться во время беременности. Причинами патологической глюкозурии являются: сахарный диабет, почечная глюкозурия (почечный диабет), интерстициальный нефрит, синдром Фанкони.
Кетоновые тела
При недостатке в организме углеводов (голодание, кахексия, безуглеводная диета) или при недостаточном их усвоении (сахарный диабет), а также нарушениях, сопровождающихся ацидозом и недостаточным сгоранием углеводов, разрушение ацетоновых тел задерживается, происходит их накопление в крови, и они начинают выделяться с мочой.
Желчные пигменты
Желчные пигменты — билирубин, биливердин — появляются в моче при накоплении в крови коньюгированного (прямого) билирубина и являются признаком холестаза. Эти пигменты окрашивают мочу в характерный коричневый, темно-желтый или зеленый цвета. Уробилин образуется в кишечнике из желчных пигментов, в нормальной моче он содержится в небольшом количестве. Уробилин повышается в крови и появляется в моче при всех состояниях, сопровождающихся усиленным распадом гемоглобина в организме (гемолитическая желтуха, малярия) и при нарушении функции печени (паренхиматозная желтуха). При механической желтухе уробилин совсем исчезает из мочи и вновь появляется при восстановлении оттока желчи.
Микроскопическое исследование мочевого осадка
Эпителиальные клетки
В осадке мочи могут быть эпителиальные клетки 3 типов. Клетки плоского эпителия происходят из нижних отделов мочевого тракта: мочевого пузыря, уретры, у женщин также из влагалища и вульвы. Значительное число клеток, расположенных группами и тесно спаянных между собой, свидетельствует о слущивании эпителиального покрова мочевыводящих путей, что наиболее характерно для воспалительных процессов в нижних мочевых путях.
Клетки цилиндрического эпителия происходят из мочеточника и отделяются из многослойного эпителия нижних мочевых путей.
Клетки почечного канальцевого эпителия наблюдается в осадке мочи при нефротическом синдроме, тубулоинтерстициальном нефрите, канальцевом некрозе. Повышение содержания в осадке мочи дегенеративно измененных клеток почечного эпителия наблюдается в начале криза отторжения почечного трансплантата.
Эритроциты
Наличие даже единичных эритроцитов в каждом поле зрения является патологическим и называется гематурией. Массивная гематурия может сопровождаться образованием сгустков. Крупные бесформенные сгустки, выделяющиеся при мочеиспускании с трудом, указывают на кровотечение из мочевого пузыря. Длинные червеобразные сгустки, формирующиеся в мочеточниках, характерны для кровотечения из почки или почечной лоханки. Иногда червеобразные сгустки выделяются при поликистозе почек и нефролитиазе, в последнем случае им предшествует почечная колика.
Содержание эритроцитов в осадке мочи до 100 в поле зрения микроскопа не изменяет цвет мочи и называется микрогематурией. Для выявления микрогематурии не всегда достаточно исследования общего анализа мочи. При умеренной и особенно минимальной гематурии необходимо прибегать к количественным методам исследования мочевого осадка в динамике. Для оценки микрогематурии предпочтительнее использовать метод Нечипоренко, т.к. при нем исключается потеря клеток, связанных с хранением мочи. Гематурия бывает при следующих заболеваниях: тромбоцитопениях и тромбоцитопатиях, гемофилии, ДВС-синдроме, передозировка антикоагулянтов, нефритах, нефропатиях, почечной венозной гипертензии, деструктивными процессами в почечной ткани (распад опухоли, абсцесс, инфаркт почки), а также механическим повреждением почечной ткани (травмы, камни почек), нефроптозе, аномалиях развития почечных сосудов, циститах, уретритах.
Лейкоциты
У здорового человека в осадке мочи обнаруживаются единичные лейкоциты (0–3 в поле зрения у мужчин и 0–5 — у женщин). Выделение лейкоцитов с мочой в количестве более 5 в поле зрения микроскопа называется лейкоцитурией. Наличие лейкоцитов более 60 в поле зрения называют пиурией. При наличии небольшой лейкоцитурии необходимо ее оценивать количественно. Методы Нечипоренко, Каковского-Аддиса позволяют более точно определить наличие, степень выраженности и динамику лейкоцитурии. После выявления лейкоцитурии выясняют ее источник — из мочевых путей или почек. Массивная лейкоцитурия, пиурия практически всегда является инфекционной, умеренная лейкоцитурия (до 30–40 в поле зрения) может быть и асептической. Инфекционная лейкоцитурия характерна для острого и хронического пиелонефрита, цистита. При латентном течении пиелонефрита лейкоцитурия может не обнаруживаться. Асептическая лейкоцитурия отмечается при обострении хронического гломерулонефрита, при хроническом отторжении почечного трансплантата.
Цилиндры
Цилиндры образуются в дистальных канальцах и бывают белковые (гиалиновые и восковидные), и клеточные цилиндры, содержащие в белковом матриксе различные включения (эпителиальные клетки, эритроциты, лейкоциты, жиры, соли). Гиалиновые цилиндры являются наиболее частым видом цилиндров при патологии почек. Их количество резко возрастает при протеинуриях пре- и ренальных по происхождению. Восковидные цилиндры обнаруживаются чаще при хроническом гломерулонефрите, но могут наблюдаться и при остром гломерулонефрите. Клеточные цилиндры выявляются при воспалительных, деструктивных или геморрагических процессах в нефроне, они всегда указывают на почечное происхождение составляющих их клеток. Эритроцитарные цилиндры появляются при гематуриях гломерулярного происхождения (при гломерулонефритах, васкулитах). Лейкоцитарные цилиндры характерны для острого и хронического пиелонефрита, редко они выявляются при гломерулонефрите, но в этом случае они состоят из лимфоцитов.
Эозинофильные цилиндры выявляются при остром лекарственном нефрите. Жировые цилиндры выявляются только при нефротическом синдроме. Зернистые цилиндры выявляются при гломерулонефрите, особенно при нефротическом синдроме.
Неорганический осадок
Неорганический осадок не имеет большого клинического значения. Характер неорганического осадка зависит от реакции мочи. В кислой среде встречается мочевая кислота, ураты, оксалаты, в щелочной — аморфные фосфаты, трипельфосфаты, мочекислый аммоний.
При паренхиматозной и механической желтухах возможно появление в моче кристаллов билирубина, а при тяжелом поражении почечной паренхимы — кристаллов лейцина и тирозина. Длительная задержка крови в мочевом пузыре приводит к образованию в моче кристаллов гематоидина. Наличие в моче капель жира (хилурия) отмечается при некоторых видах поражения канальцев — нарушении нормального сообщения между мочевыми и лимфатическими путями. У больных нефротическим синдромом в моче встречаются двоякопреломляющие кристаллы липидов, которые за свою форму получили название «мальтийских крестов».
