Описание
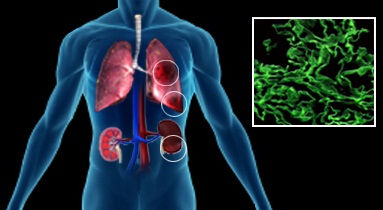 Синдром Гудпасчера — это аутоиммунное заболевание, протекающее с преимущественным вовлечением в патологический процесс сосудов легких и почек, осложняющееся кровотечениями из легких и почечной недостаточностью. Это довольно редкое заболевание, поражающее, по большей части, лиц мужского пола. Пик заболеваемости приходится на юношеский и зрелый возраст.
Синдром Гудпасчера — это аутоиммунное заболевание, протекающее с преимущественным вовлечением в патологический процесс сосудов легких и почек, осложняющееся кровотечениями из легких и почечной недостаточностью. Это довольно редкое заболевание, поражающее, по большей части, лиц мужского пола. Пик заболеваемости приходится на юношеский и зрелый возраст.
Причина возникновения заболевания неизвестна, однако, существует ряд установленных факторов, способствующих ее возникновению. Ими являются:
- вредности на производстве (пары бензина, органических растворителей);
- вирусные инфекции;
- применение некоторых медикаментозных средств;
- табакокурение.
В основе патологических изменений лежит продуцирование собственных антител к базальным мембранам капилляров клубочков почек и альвеол легких, которые, в конечном итоге, приводят к необратимым изменениям кровеносных сосудов вышеназванных органов. Следствием этого являются постоянные кровотечения из легких и гломерулонефрит, а уже далее прогрессируют легочная и почечная недостаточность. Летальный исход от кровотечения из легких или уремии наступает уже в течение первых месяцев заболевания.
Симптомы синдрома Гудпасчера
- кровохарканье;
- повторяющиеся легочные кровотечения;
- бледность кожного покрова и слизистых;
- снижение трудоспособности;
- прогрессирующее нарушение глубины, частоты и ритма дыхания;
- кашель;
- боли в грудной клетке;
- дефицит массы тела;
- лихорадка до фебрильных цифр;
- миалгии;
- артралгии;
- повышенные цифры АД;
- периферические отеки;
- красный цвет урины;
- олигурия.
Диагностика синдрома Гудпасчера
Помимо оценки данных анамнеза и объективного осмотра, проводят комплекс лабораторно инструментальных исследований:
- ОАК: железодефицитная гипохромная анемия, анизоцитоз, пойкилоцитоз, лейкоцитоз со сдвигом влево, выраженное ускорение СОЭ.
- ОАМ: макрогематурия, протеинурия, цилиндрурия.
- Проба Зимницкого: изогипостенурия.
- Биохимический анализ крови: повышение уровня мочевины, креатинина, серомукоида, α2 и γ-глобулинов.
- Анализ мокроты: много свежих эритроцитов, сидерофагов, гемосидерина.
- Метод непрямой ИФ: проявляет сывороточные анти-GВМ-антитела.
- Иммунофлюоресцентное окрашивание почечной или легочной ткани, полученной при биопсии, проявляет линейное отложение IgG и С3-компонента комплемента на базальных мембранах легочных альвеол и почечных клубочков.
- Рентгенография легких: деформация легочного рисунка в виде сетки, симметричные двусторонние инфильтраты в виде облаков.
- Спирография: снижение ЖЕЛ, ОФВ1, индекса Тиффно.
Лечение синдрома Гудпасчера
Хороший эффект дает раннее парентеральное введение кортикостероидов и иммуносупрессантов. Назначается плазмаферез с целью элиминации циркулирующих антител. При развитии почечной недостаточности применяют гемодиализ. Возможна нефрэктомия с последующей трансплантацией почки. Проводится симптоматическая терапия.
Следует сказать, что даже при своевременно начатом интенсивном лечении, в половине случаев оно не приносит эффекта и больные погибают. Прогноз более-менее благоприятен при начале лечения до развития дыхательной и почечной недостаточности у больного.
Основные лекарственные препараты
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ.
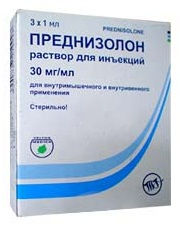


- Преднизолон (синтетический глюкокортикоидный препарат). Режим дозирования: при синдроме Гудпасчера вначале проводится пульс-терапия метилпреднизолоном 30 мг/кг/сут в/в капельно в течение 20–30 мин 3 дня подряд, после чего назначается преднизолон внутрь в дозе 2 мг/кг внутрь до клинического эффекта с постепенным снижением дозы: до 1,75 мг/кг в течение 1 мес, 1,5 мг/кг в течение 3 мес, далее каждую дозу назначают по 6 мес (1,25–1,0–0,75–0,5–0,25 мг/кг), далее каждую дозу назначают по 12 мес (0,125–0,0625 мг/кг). Больным старше 60 лет дозу следует снизить на 25%.
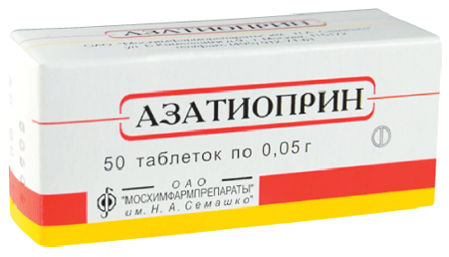
- Азатиоприн (Азатиоприн, Имуран) — иммунодепрессивный препарат. Режим дозирования: при синдроме Гудпасчера применяют внутрь из расчета 1–2мг/кг/сут. Дозу препарата следует уменьшить на 50% при снижении СКФ до 10 мл/мин; необходим контроль за количеством лейкоцитов и тромбоцитов крови. Курс лечения длительный. Примечание: обычно Азатиоприн применяют в составе комбинированной терапии совместно с преднизолоном.
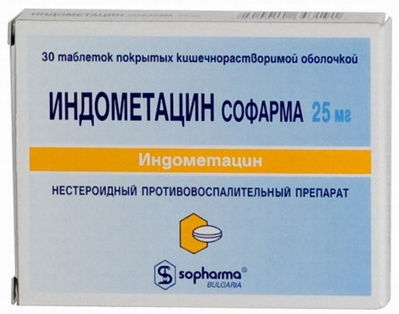
- Индометацин (Индометацин, Метиндол) — нестероидное противовоспалительное средство. Режим дозирования: при синдроме Гудпасчера принимают внутрь по 25-50 мг 2-3 раза в сутки.
- Дипиридамол (Дипиридамол, Курантил) — дезагрегант, антитромботическое средство. Режим дозирования: при лечении синдрома Гудпасчера назначается внутрь в суточной дозе 150-400 мг в течение 3-8 месяцев.
Рекомендации
- Консультация пульмонолога.
- Консультация нефролога.