Описание
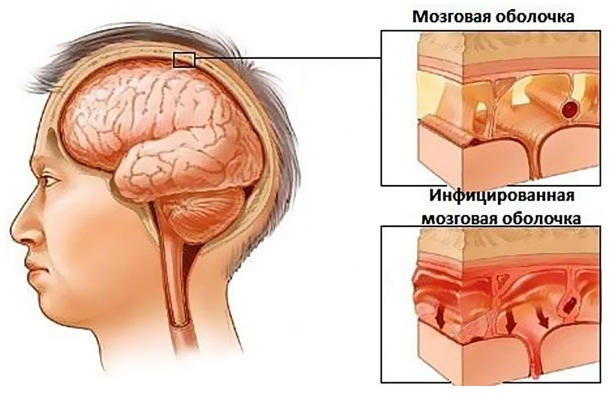
Менингитом называют воспаление оболочек мозга. Возбудителями менингита являются различные патогенные микроорганизмы. Чаще всего в этой роли выступают вирусы и бактерии, реже простейшие (они вызывают развитие протозойных менингитов) и грибки.
Заболевание встречается во всем мире, но наиболее распространено в странах третьего мира с низким уровнем жизни. У жителей этих стран менингит диагностируют примерно в 35 раз чаще, чему у жителей стран Европы и США.
Клинически заболевание проявляется головными болями, неукротимой рвотой, атрофией затылочных мышц, высыпаниями на коже. Для установления точного диагноза и выяснения причин развития патологии пациенту делают люмбальную функцию с последующим изучением взятого биоматериала. Лечение заболевания комплексное, медикаментозное.
Классификация менингита
В зависимости от типа воспаления выделяют следующие формы менингита:
- гнойный менингит — протекает тяжело, вызван патогенными бактериями, для данной формы заболевания характерно образование гноя;
- серозный менингит — имеет вирусное происхождение, гноя не образуется, данная форма заболевания протекает менее тяжело, чем гнойный менингит.
По этиологии выделяют:
- бактериальный менингит — может быть вызван кишечной палочкой, стрептококками, стафилококками, менингококками (менингококковый менингит);
- грибковый — вызывается грибами из рода Кандида, а также криптококками;
- вирусный менингит — причинами его возникновения являются вирус, который вызывает развитие свинки у детей, герпес;
- менингит, который возникает при попадании в организм пациента простейших;
- смешанный — менингит возникает под воздействием сразу нескольких возбудителей.
По происхождению выделяют следующие виды менингита:
- первичный менингит — первичный очаг инфекции возникает в оболочках мозга;
- вторичный менингит — возникает как осложнение некоторых соматических заболеваний.
По скорости течения менингита выделяют следующие формы заболевания:
- молниеносный — развивается очень быстро, имеет неблагоприятный прогноз, смерть пациента может наступить в течение 1-2 суток после появления первых симптомов;
- острый — заболевание развивается быстро, имеет характерные клинические признаки;
- хронический — развитие патологического процесса идет медленно, клиническая картина стертая, что затрудняет своевременную диагностику.
Причины развития менингита
Менингит может быть первичным и развиваться ка самостоятельное заболевание или вторичным (в этом случае менингит является осложнением другой инфекции, которая циркулирует в организме пациента).
Основными возбудителями заболевания являются:
1. Бактерии:
- менингококк — вызывает развитие менингококковой формы заболевания;
- листерии — являются возбудителями менингита у людей с ослабленным иммунитетом, а также у пожилых людей;
- пневмококки;
- гемофильная палочка — часто вызывает развитие менингита у детей;
- кишечная палочка — некоторые ее штаммы могут привести к развитию заболевания у новорожденных детей;
- микобактерия туберкулеза — может привести к развитию вторичного туберкулезного менингита.
2. Спирохеты:
- возбудитель болезни Лайма;
- бледная трепонема (менингит в этом случае обычно является осложнением сифилиса);
- лептоспиры.
3. Грибки.
4. Вирусы:
- цитомегаловирус (редко);
- вирус энцефалита;
- вирус, вызывающий развитие свинки;
- энтеровирусы;
- вирус герпеса 1 или 2 типа.
5. Другие причины:
- токсоплазма;
- малярийный плазмодий.
Симптомы менингита
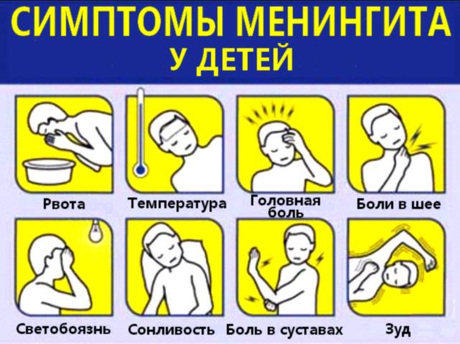
Основными признаками менингита являются:
- головная боль;
- озноб, внезапное повышение температуры до 40 градусов Цельсия и выше;
- звукобоязнь и светобоязнь;
- при надавливании на область под глазом пациент ощущает боль;
- головокружение, потеря сознания, кома;
- воспаление лимфоузлов;
- отсутствие аппетита, рвота;
- повышенное внутриглазное давление;
- диарея.
Кроме этого существует несколько характерных первых симптомов менингита, по которым врач может заподозрить наличие заболевания:
- при наклоне головы или надавливании на разные участки тела ноги рефлекторно двигаются;
- при пальпации черепа больной ощущает боль;
- при пальпации скул у пациента сокращаются лицевые мышцы.
К неспецифическим симптомам менингита относят:
- беспричинная раздражительность;
- снижение зрения, развитие косоглазия;
- сонливость;
- ухудшение слуха;
- повышение кровяного давления;
- парез мимических мышц;
- учащенное или редкое сердцебиение;
- боли в горле, животе;
- судороги, приступы эпилепсии.
Диагностика менингита
Диагноз ставят комплексно, на основе данных анамнеза, клинической картины заболевания, данных инструментальных и лабораторных исследований.
При осмотре пациента врач обращает внимание на следующие признаки, которые могут говорить о наличии у пациента менингита:
- общеинфекционный синдром;
- признаки воспаления в спинномозговой жидкости;
- менингеальный синдром.
При подозрении на менингит пациенту проводят целый ряд лабораторных исследований. Сюда входит анализ крови (общий, биохимический), ПЦР, серодиагностика. Кроме этого, необходимо визуальное исследование спинномозговой жидкости. Пациентам, у которых наблюдаются симптомы поражения оболочек мозга, назначают люмбальную пункцию.
Также проводятся специальные тесты, при помощи которых осуществляют дифференциальную диагностику вирусного и бактериального менингита.
Лечение менингита
Больные менингитом должны быть немедленно госпитализированы. Не стоит проводить лечение менингита при помощи народных средств или заниматься самолечением. Это крайне опасно и может привести к развитию целого ряда тяжелых осложнений, вплоть до смерти пациента.
Основными препаратами при лечении менингита являются антибактериальные средства. Чаще всего их назначают курсом не менее 10 дней. При наличии в оболочках мозга гнойных очагов этот срок может быть увеличен.
На сегодняшний день менингит у взрослых и детей лечат при помощи таких препаратов, как Цефтриаксон, Пенициллин, Цефотаксим. Если данные препараты оказываются малоэффективными, то показан прием препарата Ванкомицин.
Если развитие менингита крайне тяжелое, то пациенту вводят антибиотики напрямую в спинномозговой канал.
Кроме этого, проводится симптоматическая терапия противосудорожными и противоотечными препаратами, ноотропами, используются дезинтоксикационные методы лечения.
Последствия менингита
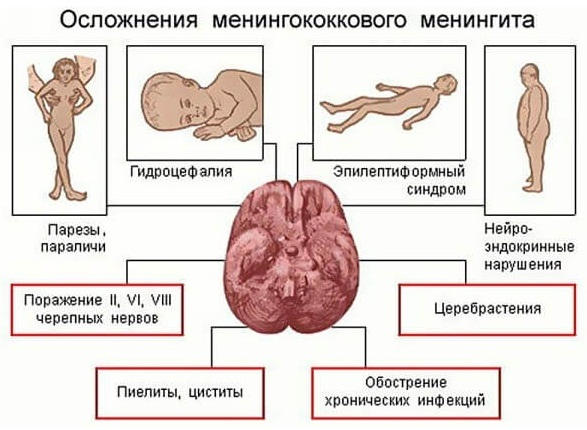
Менингит — это тяжело протекающее заболевание, которое может дать следующие осложнения:
- ДВС-синдром, токсический шок — развиваются из-за большого количества токсинов в крови пациента, приводят к обширным кровотечениям внутренних органов, нарушению их функции, вплоть до смерти пациента, клинически данные состояния проявляются резким падением температуры, одышкой, пациент возбужден, у него развивается светобоязнь и звукобоязнь;
- глухота — развивается в результате необратимого повреждения слухового нерва токсинами;
- снижение интеллектуальных способностей — это довольно распространенное осложнение менингита, которое связано с повреждением мозговых оболочек и вещества мозга токсинами и гноем;
- отек мозга — чаще всего возникает уже на второй день болезни, у пациента резко падает, а затем повышается давление, он теряет сознание, появляется сильная одышка;
- инфаркт миокарда — чаще всего подобное осложнение встречается у пожилых людей.
В зависимости от формы менингита, его течения, своевременности начатого лечения, появления осложнений может быть несколько исходов:
- при отсутствии лечения смертельный исход наступает в 100% случаев;
- при своевременно начатом правильном лечении менингита прогноз благоприятный — наступает полное выздоровление пациента;
- довольно частым исходом менингита являются различные остаточные явления и осложнения в виде развития глухоты, слепоты, эпилепсии, снижения интеллекта.
Профилактика менингита
Заболеть может любой человек, но особенно велика вероятность заражения у детей до пяти лет, молодых людей в возрасте от 16 до 25 лет, пожилых людей в возрасте 60 лет и старше.
Для того чтобы избежать заражения менингитом, предотвратить развитие осложнений необходимо соблюдать меры профилактики заболевания. Следует помнить, что чем раньше начать лечение менингита, тем выше шансы на успешный исход заболевания.
Необходимо немедленно обратиться к врачу при появлении следующих симптомов:
- Сильная головная боль на фоне какой-либо инфекции (свинка, грипп, ветрянка, герпес, ОКИ, корь и ряд других).
- Любые непроизвольные судороги мышц.
- Внезапное сильное повышение температуры, головная боль, отдающая в спину и усиливающаяся при движении.
- Беспокойство, крики, выпячивание родничка у грудничка, повышение температуры.
- Любые высыпания при менингите, фото которых можно легко найти в интернете, на фоне повышенной температуры.
Если у человека был контакт с больным, то необходимо периодически посещать врача в течение двух недель после контакта, ежедневно измерять температуру, вести самонаблюдение.
При появлении первых подозрительных симптомов необходимо немедленно обратиться к врачу и пройти обследование. В детских учреждениях (школы, детские сады) при выявлении случаев менингита объявляется карантин. Детям, которые контактировали с больным, в профилактических целях могут быть назначены антибиотики.
В целях профилактики необходимо регулярно проводить санацию очагов хронической инфекции в организме и своевременно лечить инфекционные заболевания, соблюдая все рекомендации лечащего врача.
Профилактика менингита при помощи вакцинации. Причинами менингита могут быть различные виды бактерий, вирусов, а также грибы и простейшие, поэтому специфической вакцины против этой болезни нет.
Однако соблюдение календаря прививок и своевременная вакцинация ребенка от кори, пневмококковой инфекции, свинки, гемофильной инфекции существенно снижает вероятность развития менингита.
Также есть вакцина от менингококковой инфекции, но она не входит в список обязательных прививок и ставится по желанию родителей или по рекомендации врача в случае, если семья проживает в неблагоприятном по менингиту регионе.
Крайне важно соблюдать правила личной гигиены, которые помогут избежать попадания инфекции в организм. Отказ от вредных привычек, закаливание, отказ от малоподвижного образа жизни, занятия физкультурой повышают иммунную защиту организма и снижают вероятность развития менингита.
Здоровья вам!