Описание
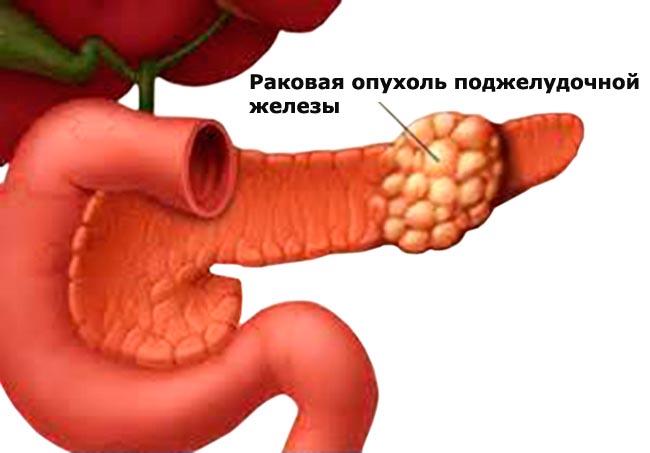 Рак поджелудочной железы (РПЖ) — это злокачественное труднодиагностируемое заболевание пищеварительного тракта, быстро приводящее к летальному исходу по той причине, что к моменту его обнаружения, подавляющее большинство больных уже имеет отдаленные метастазы. В массе онкологических заболеваний рак поджелудочной железы составляет порядка 5 %. Ежегодно в мире раком поджелудочной железы заболевают около 180 тыс. человек. Количество случаев заболевания раком поджелудочной железы в России каждый год неуклонно увеличивается, особенно среди пожилого населения. Лица мужского пола болеют РПЖ несколько чаще, нежели женщины. От момента диагностики заболевания больные, в основной массе, живут не более полугода.
Рак поджелудочной железы (РПЖ) — это злокачественное труднодиагностируемое заболевание пищеварительного тракта, быстро приводящее к летальному исходу по той причине, что к моменту его обнаружения, подавляющее большинство больных уже имеет отдаленные метастазы. В массе онкологических заболеваний рак поджелудочной железы составляет порядка 5 %. Ежегодно в мире раком поджелудочной железы заболевают около 180 тыс. человек. Количество случаев заболевания раком поджелудочной железы в России каждый год неуклонно увеличивается, особенно среди пожилого населения. Лица мужского пола болеют РПЖ несколько чаще, нежели женщины. От момента диагностики заболевания больные, в основной массе, живут не более полугода.
Причины рака поджелудочной железы
Точные причины РПЖ доподлинно неизвестны, но установлены факторы, ему способствующие:
- алкогольная зависимость;
- контакт с рядом химических веществ;
- производственные вредности;
- избыток в рационе жареной, жирной пищи;
- избыточное присутствие в рационе поваренной соли;
- употребление высушенных, пережаренных продуктов питания;
- употребление рафинированного сахара;
- пища с высоким содержанием сои;
- инфекция Helicobacter pylori;
- наследственная детерминация;
- сахарный диабет;
- холелитиаз;
- изолированный амилоидоз островков поджелудочной железы;
- синдром наследственного рака молочной железы и яичников;
- синдром Пейтца-Егерса;
- синдром семейной атипичной множественной меланомы;
- наследственный неполипозный рак толстой кишки.
Генетические изменения, ведущие к РПЖ, детерминированы мутацией гена K-ras, вследствие чего происходит прогрессирование опухолевого роста. Считается, что при устранении экзогенных факторов риска, порядка 40% случаев РПЖ поддаются профилактированию.
Факторы, уменьшающие риск возникновения рака поджелудочной железы:
- высокое потребление фруктов, особенно цитрусовых;
- употребление продуктов, богатых растительной клетчаткой;
- употребление продуктов, содержащих большое количество витамина С.
Самым частым местонахождением РПЖ является ее головка, а реже всего — хвост.
Классификация рака поджелудочной железы
По МКБ-10 РПЖ имеет шифр С25. В клиническом диагнозе отражают гистопатологическую структуру рака, его местоположение (головка, тело, хвост поджелудочной железы), размеры, наличие метастазов. Выделяют 4 стадии ракового процесса:
- I стадия — диаметр опухоли не превышает 3-х см;
- II стадия — диаметр опухоли более 3-х см, но она находится в пределах органа;
- IIIА стадия — рак прорастает в близлежащие органы;
- IIIБ стадия — рак метастазирует в регионарные лимфоузлы;
- IV стадия — появляются в отдаленные метастазы.
Симптомы рака поджелудочной железы
Симптомы РПЖ, в том числе и ранние, следующие:
- анорексия;
- тошнота;
- общая слабость;
- тупые боли в эпигастральной области;
- боли в пояснице;
- понос;
- запор;
- лихорадка;
- покраснение и болезненность вен конечностей;
- мелкие подкожные кровоизлияния над венами;
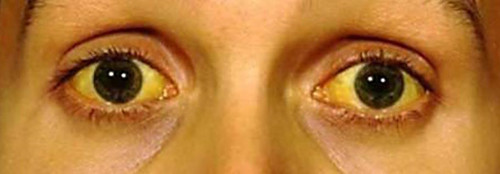
- иктеричность склер;
- желтушность кожи и видимых слизистых;
- появление опухолевидного безболезненного набухания в правом подреберье;
- обесцвеченный кал;
- моча коричневого цвета;
- зуд кожи;
- кахексия.
 |
| Симптомы рака поджелудочной железы |
При прогрессировании заболевания, вследствие опухолевой инвазии, нарушается деятельность всех органов пищеварительной системы с возможностью развития в них внутренних кровотечений.
Диагностика рака поджелудочной железы
Диагностические мероприятия при подозрении на РПЖ, помимо расспроса и физикального исследования включают комплекс лабораторно-инструментальнных методик.
Лабораторные исследования:
- серологическая реакция на сифилис;
- кровь на носительство гепатита В;
- общий анализ крови и мочи;
- амилаза мочи;
- биохимия крови;
- онкомаркер СА 19-9;
- агрегатограмма.
Инструментальные исследования:
- компьютерная ангиография органов брюшной полости и забрюшинного пространства;
- ФГДС;
- КТ органов грудной клетки;
- рентгеноскопия желудка и 12-и перстной кишки;
- УЗИ брюшной полости;
- электрокардиография.
Дополнительные исследования:
- тонкоигольная аспирационная биопсия опухоли;
- эндоскопическая ретроградная холангиопанкреатикография (ЭРХПГ);
- чрескожная чреспеченочная холангиография (ЧЧХГ);
- фиброколоноскопия;
- КТ органов брюшной полости;
- лапароскопия;
- радионуклидное исследование.
В общем анализе крови: анемия, увеличенная СОЭ, повышенное, либо пониженное количество лейкоцитов. Биохимия: повышение уровня билирубина, липазы, альдолазы, амилазы, ЩФ, АсАТ, АлАТ, трипсина.
Рентгеноскопия желудка и 12-перстной кишки выявляет деформации из-за их сдавления прорастающей опухолью поджелудочной железы.
КТ органов брюшной полости выявляет увеличение размеров железы и ее неоднородную структуру, саму опухоль, а также расширение внутрипеченочных желчных протоков.
УЗИ поджелудочной железы выявляет увеличение ее размеров, гетерогенные эхоструктуры в паренхиме, увеличение желчного пузыря, расширение внутрипеченочных и общего желчного протока.
ФГДС определяет компрессию желудка и 12-перстной кишки, производится визуальный осмотр опухоли при ее прорастании с последующей биопсией.
Лапароскопия выявляет оливковую окраску нижней поверхности печени, увеличенный, тугой желчный пузырь, асцит.
ЭРХПГ — сегментарные сужения с престенотическими расширениями, равномерный стеноз протока железы, либо его полная обтурация, сужения внепеченочных желчных протоков.
ЧЧХГ — механическая желтуха.
Радионуклидное исследование — «холодные очаги» по местоположению опухоли, деформация и размытость границ железы, элиминация радиоактивного изотопа в кишечник не определяется.
Лечение рака поджелудочной железы
Рак поджелудочной железы лечится хирургическим, химиотерапевтическим, химиолучевым, комбинированным и симптоматическим способами. Его выбор определяется местоположением опухоли, ее морфологией и характером распространения.
Приоритет имеет хирургическое лечение, как более эффективное. Радикальные вмешательства восстанавливают проходимость кишечника и желчных протоков, сдавленных опухолью, при этом удаляются и структуры поджелудочной железы и регионарные лимфоузлы. Паллиативные хирургические вмешательства проводятся, если полностью опухоль устранить невозможно, но возможно на какой-то период повысить качество жизни пациента: как правило, желчный пузырь соединяют с кишечником, минуя желчный проток, сдавленный неоперабельной опухолью.
Химиотерапия РПЖ переносится очень тяжело, при своей достаточно невысокой эффективности, лишь частично снижет выраженность клинической симптоматики.
Химиолучевая терапия проводится флуороурацилом 500 мг/м2 внутривенно струйно в 1–3-й день первой и последней недель 3D-конформной лучевой терапии.
Симптоматическая терапия проводится путем введения обезболивающих и детоксикационных препаратов.
Комбинированная терапия предполагает все виды лечебных манипуляций в том или ином сочетании.
Постадийное лечение РПЖ
Стадия I:
- хирургическое лечение;
- адъювантная химиотерапия;
- химиолучевая терапия.
Стадия II, III:
- хирургическое лечение при операбельных опухолях;
- адъювантная химиотерапия;
- химиолучевая терапия при нерезектабельных опухолях;
- паллиативные хирургические вмешательства.
Стадия IV:
- химиотерапия;
- паллиативные хирургические вмешательства;
- симптоматическая терапия.
Прогноз у больных РПЖ крайне пессимистичный. Поскольку диагноз заболевания устанавливается уже при имеющихся метастазах, то больные умирают от их осложнений в течение менее чем 1 года. После радикального хирургического лечения в пятилетней перспективе выживает примерно 5 человек из ста. Больные, прошедшие курс лечения по поводу рака поджелудочной железы, подлежат пожизненному диспансерному наблюдению у онколога.
Рекомендации
- Консультация гастроэнтеролога.
- Консультация хирурга.
- Консультация онколога.