Описание
Бронхолегочная дисплазия (БЛД) — это хроническая патология легких, развивающаяся у недоношенных новорожденных, получивших лечение кислородом и вентиляцией с положительным давлением. Частота БЛД сразу пошла на убыль после того, как повсеместно при угрозе преждевременных родов, матери стали назначать дексазон в комбинации с профилактическим или лечебным применением экзогенного сурфактанта.
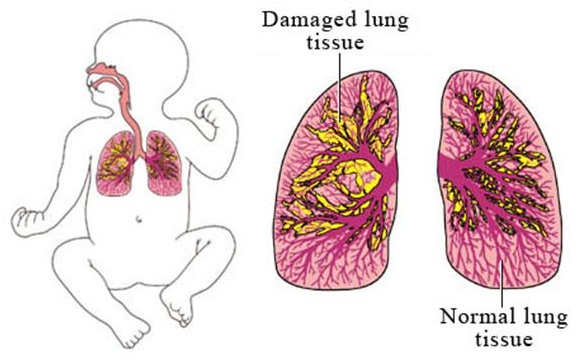 Причины: морфологическое и функциональное недоразвитие бронхолегочного аппарата у детей с внутриутробным возрастом менее 30 недель; длительная кислородотерапия; пониженная функция антиоксидантных систем, а также недостаток витаминов А, Е, С; уменьшение продукции и нарушение обмена сурфактанта легких; баротравма и/или волюмотравма при ИВЛ или ВВЛ с положительным давлением на выдохе; продолжительное присутствие эндотрахеальной трубки в дыхательных путях; интерстициальная эмфизема легких; избыточное парентеральное применение жидкости в первые два дня жизни; отек легких; синдром открытого артериального протока с шунтом слева направо; вирусные и бактериальные инфекции легких; снижение функциональной антипротеазной легочной защиты.
Причины: морфологическое и функциональное недоразвитие бронхолегочного аппарата у детей с внутриутробным возрастом менее 30 недель; длительная кислородотерапия; пониженная функция антиоксидантных систем, а также недостаток витаминов А, Е, С; уменьшение продукции и нарушение обмена сурфактанта легких; баротравма и/или волюмотравма при ИВЛ или ВВЛ с положительным давлением на выдохе; продолжительное присутствие эндотрахеальной трубки в дыхательных путях; интерстициальная эмфизема легких; избыточное парентеральное применение жидкости в первые два дня жизни; отек легких; синдром открытого артериального протока с шунтом слева направо; вирусные и бактериальные инфекции легких; снижение функциональной антипротеазной легочной защиты.
Клиническая картина
Характерны плохие весовые прибавки при повышенном энергопотреблении. При осмотре состояние тяжелое, выявляются тахипноэ, тахикардия, учащенное дыхание с втяжением уступчивых мест грудной клетки и раздуванием крыльев носа, иногда кушингоидный синдром после ранних курсов стероидов.
Диагностика бронхолегочной дисплазии
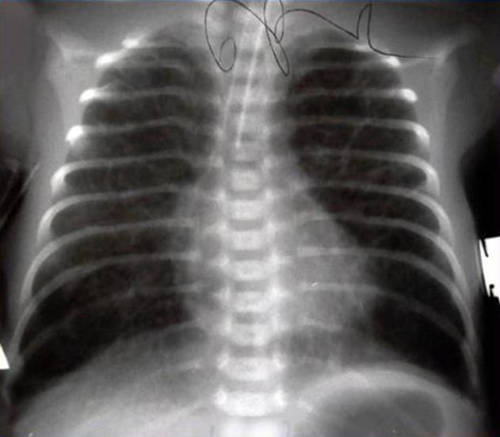 На рентгенограммах грудной клетки может выявляться снижение объема легких, регионарные ателектазы, тяжистость, инфильтрация и интерстициальные пузырьки воздуха. В артериальной крови наблюдается ацидоз, гиперкапния, гипо-/гипероксемия. Гистологически выявляются острое поражение легких, экссудативный бронхиолит, пролиферирующий бронхиолит, облитерирующий фибропролиферативный бронхиолит.
На рентгенограммах грудной клетки может выявляться снижение объема легких, регионарные ателектазы, тяжистость, инфильтрация и интерстициальные пузырьки воздуха. В артериальной крови наблюдается ацидоз, гиперкапния, гипо-/гипероксемия. Гистологически выявляются острое поражение легких, экссудативный бронхиолит, пролиферирующий бронхиолит, облитерирующий фибропролиферативный бронхиолит.
Лечение бронхолегочной дисплазии
Неотложные мероприятия включают в условиях стационара: механическую вентиляцию, назальный СРАР, кислородотерапию, энтеральное питание. Из медицинских препаратов используются диуретики, бронходилятаторы и кортикостероиды. Пациенты с БЛД имеют мультисистемную патологию и требуют консультации различных специалистов: кардиолога, пульмонолога, офтальмолога, невропатолога и нутрициониста. Обычно их помощь необходима педиатру и после выписки ребенка из стационара.
Основные лекарственные препараты
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ.

- Фуросемид (диуретик). Режим дозирования: применяется в дозе 1 мг/кг в/в или в/м или 2 мг/кг внутрь от 1 до 3 раз в день короткое время (до 1 недели). Современная тактика применения этого препарата при БЛД предусматривает введение через небулайзер 1 мг/кг внутривенного препарата, растворенного в 2 мл 0,9% раствора натрия хлорида каждые 6 ч, это приводит к улучшению растяжимости легких и дыхательного объема без влияния на функции почек.
- Дексаметазон (ГКС для системного применения). Режим дозирования: применяется в дозе 0,5 мг/кг/сутки (на 2 внутривенных введения или приема внутрь), длительность курса 7 дней, однако если через 1-2 дня эффект отсутствует, он может и не появиться, поэтому через 3 дня надо решать вопрос о целесообразности дальнейшей терапии. Может потребоваться и повторный курс.
- Будесонид (Пульмикорт) — ингаляционный ГКС. Режим дозирования: суточная доза ингаляционных стероидов составляет примерно 400 мкг/кг, дается в два приема через спей-сер (аэрочамбер) или небулайзер. Обычный курс терапии — 3 дня, в ряде случаев возможно его продление до 15 дней.
- Эуфиллин (бронхолитический препарат). Режим дозирования: назначается внутривенно в дозе насыщения 6 мг/кг, которую следует вводить не болюсно, а титрованием за 10-30 минут. Поддерживающая доза составляет 2,5-3,5 мг/кг внутривенно, которую вводят два раза в сутки.
Рекомендации
Рекомендуются консультации неонатолога и педиатра.