Описание
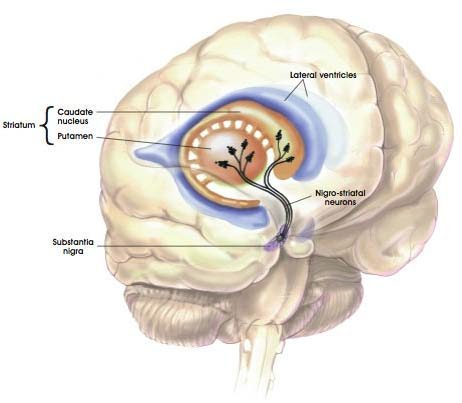 Болезнь Паркинсона (G20) — это прогрессирующая дегенеративная болезнь нервной системы, вызванная повреждением нейронов черной субстанции, характеризующаяся сочетанием гипокинезии с ригидностью тела, тремором покоя, постуральной неустойчивостью.
Болезнь Паркинсона (G20) — это прогрессирующая дегенеративная болезнь нервной системы, вызванная повреждением нейронов черной субстанции, характеризующаяся сочетанием гипокинезии с ригидностью тела, тремором покоя, постуральной неустойчивостью.
Распространенность: 120–180 случаев на 100 тысяч человек. Чаще встречается среди мужчин. Наследственная предрасположенность наблюдается в 5–10% случаев.
Симптомы болезни Паркинсона
Заболевание постепенно начинается с дрожания в руке или одной половине тела в покое. Тремор проходит при активных движениях, прекращается во сне. Дрожание медленно нарастает в течение несколько лет. Постепенно появляются замедленность, скованность движения, нарушения ходьбы. В 80% случаев отмечается обеднение мимики. Безынициативность, безучастие к окружающему, сниженное настроение — 70%. Затруднения при выполнении мыслительной деятельности испытывают 30% пациентов.
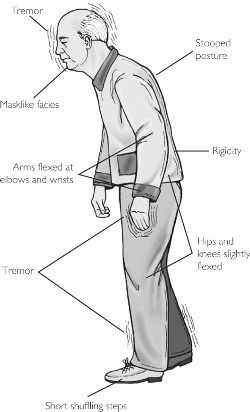 При объективном осмотре пациента выявляются гемипаркинсонизм (асимметричный дебют), тремор покоя (частота от 4 до 8 Гц, средне- или крупноамплитудный) (до 100%), движения в пальцах рук по типу «скатывания пилюль», «счета монет» (95%), тремор головы (50%), монотонность, снижение громкости речи (80%), феномен «зубчатого колеса» (90%), «воздушной подушки» (40%). гипертонус мышц по экстрапирамидному типу (70%), брадикинезию (80%), гипокинезию, акинезию, ригидность (20–50%). Отмечается характерная поза с тенденцией к сгибанию: голова и туловище с наклоном вперед, верхние конечности полусогнуты в локтевых, лучезапястных, фаланговых суставах, приведены к туловищу, нижние конечности слегка согнуты в коленных суставах (60%). Выявляются гипомимия лица (60%), ахейрокинез (90%), постуральная неустойчивость (про-, ретро-, латеропульсии) (25–40%), походка мелкими шажками (70%), изменение почерка (буквы крупные, заостренные, угловатые, с волнистыми контурами, не соединены между собой), брадифрения (30%), депрессия (65%), акайрия (60%), гипосмия (70%), вегетативные дисфункции (50%).
При объективном осмотре пациента выявляются гемипаркинсонизм (асимметричный дебют), тремор покоя (частота от 4 до 8 Гц, средне- или крупноамплитудный) (до 100%), движения в пальцах рук по типу «скатывания пилюль», «счета монет» (95%), тремор головы (50%), монотонность, снижение громкости речи (80%), феномен «зубчатого колеса» (90%), «воздушной подушки» (40%). гипертонус мышц по экстрапирамидному типу (70%), брадикинезию (80%), гипокинезию, акинезию, ригидность (20–50%). Отмечается характерная поза с тенденцией к сгибанию: голова и туловище с наклоном вперед, верхние конечности полусогнуты в локтевых, лучезапястных, фаланговых суставах, приведены к туловищу, нижние конечности слегка согнуты в коленных суставах (60%). Выявляются гипомимия лица (60%), ахейрокинез (90%), постуральная неустойчивость (про-, ретро-, латеропульсии) (25–40%), походка мелкими шажками (70%), изменение почерка (буквы крупные, заостренные, угловатые, с волнистыми контурами, не соединены между собой), брадифрения (30%), депрессия (65%), акайрия (60%), гипосмия (70%), вегетативные дисфункции (50%).
Диагностика болезни Паркинсона
- ЭМГ (повышена активность мышц в «покое», ритмические групповые разряды потенциалов в виде залпов).
- Стойкий положительный эффект приема «Леводопы».
- ПЭТ.
Дифференциальный диагноз:
- Синдром паркинсонизма (постэнцефалический, посттравматический, токсический, лекарственный, атеросклеротический, сосудистый).
- Сенильная дегенерация головного мозга.
- Оливопонтоцеребеллярная атрофия.
- Болезнь Крейтцфельдта-Якоба.
Лечение болезни Паркинсона
Лечение назначается только после подтверждения диагноза врачом-специалистом. Показаны специфические противопаркинсонические препараты (ингибиторы МАО-Б, агонисты дофаминовых рецепторов, «Амантадин», антихолинэргические, трициклические антидепрессанты; препараты «Леводопы»), транквилизаторы, физиолечение, ЛФК, психокоррекция. Возможно стереотаксическое вмешательство на подкорковых ядрах под нейронавигационным контролем.
Основные лекарственные препараты
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ.
- Амантадин (противопаркинсоническое средство). Режим дозирования: внутрь, после еды в начальной дозе 100 мг/сут., при необходимости через 1 нед. возможно увеличение дозы до 200 мг/сут.; максимальная доза 400 мг/сут. Последнюю дозу рекомендуется принимать не позднее 16 ч.
- Разагилин (противопаркинсоническое средство). Режим дозирования: внутрь, независимо от приема пищи по 1 мг 1 раз в день (при монотерапии или на фоне приема леводопы). Курс лечения длительный.
- Леводопа (противопаркинсоническое средство). Режим дозирования: принимать внутрь, не менее чем за 30 мин. до или через 1 час после еды. Лечение начинают с дозы 0,25-1 г в 2-3 приема. Дозу постепенно увеличивают на 0,125-0,75 г каждые 2-3 дня в зависимости от переносимости и до достижения оптимального терапевтического эффекта. Максимальная суточная доза — 8 г. Отмену проводят постепенно.
Рекомендации при болезни Паркинсона
Рекомендуется консультация невролога, дигностика приемом «Леводопы».
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России и мире: |
| Лалов Ю.В., врач-нейрохирург БУЗОО ОКБ, Омск. |