Описание
Острый бронхит — это заболевание инфекционного происхождения, в основе которого лежит диффузное воспаление бронхиального дерева. Длится менее 3 недель.
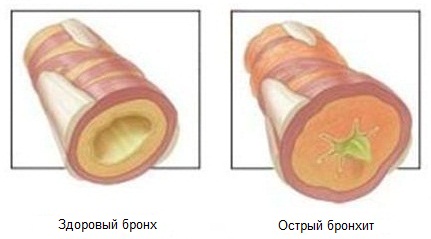 Это заболевание стоит по распространенности на первом месте среди всех патологий бронхо-легочной системы. В основном ему подвержены пожилые люди и дети. Мужчины болеют чаще женщин, что предопределено их большей подверженностью курению и воздействию профессиональных вредностей. Бронхит чаще встречается среди жители районов с резко континентальным климатом, работающих на улице в суровых погодных условиях (низкая температура, сквозняки, ветер). Если симптомы бронхита беспокоят больного на протяжении 3 месяцев в году в течение более 2 лет, то речь, очевидно, уже идет о переходе заболевания в хроническую форму.
Это заболевание стоит по распространенности на первом месте среди всех патологий бронхо-легочной системы. В основном ему подвержены пожилые люди и дети. Мужчины болеют чаще женщин, что предопределено их большей подверженностью курению и воздействию профессиональных вредностей. Бронхит чаще встречается среди жители районов с резко континентальным климатом, работающих на улице в суровых погодных условиях (низкая температура, сквозняки, ветер). Если симптомы бронхита беспокоят больного на протяжении 3 месяцев в году в течение более 2 лет, то речь, очевидно, уже идет о переходе заболевания в хроническую форму.
Бронхит вызывается огромным количеством типичной и атипичной микрофлоры. Это, прежде всего, кокковая флора. Далее идут вирусы гриппа, ОРВИ, аденовирусы, парагрипп. И, наконец, атипичные представители — хламидии и микоплазмы. Грибки в редких случаях тоже могут вызывать бронхит. Нередко начало заболевания протекает по следующему сценарию: сначала появляется вирусная инфекция, которая, снижая иммунитет организма, создает благоприятные условия для бактериальной инвазии, а уже далее подключаются бактериальные агенты. Этот вариант течения бронхита более распространен, о чем свидетельствует значительное увеличение заболеваемости бронхитом в осенне-зимний период, когда происходит сезонный подъем заболеваемости вирусными инфекциями.
Симптомы острого бронхита
- Резкое повышение температуры до 38–39 °C.
- Приступообразный сухой кашель с первых дней заболевания.
- Интенсивный кашель, приводящий к возникновению головной боли.
- Боль в нижних отделах грудной клетки и верхней части живота вследствие перенапряжения мышц брюшного пресса и диафрагмы во время кашля.
- Слизистая или слизисто-гнойная мокрота через 2–3 дня при кашле.
- Одышка при незначительных физических нагрузках.
- Общая слабость, утомляемость, снижение работоспособности.
Диагностика острого бронхита
Для постановки диагноза не обязательно проведение дополнительных методов лабораторной и инструментальной диагностики. Достаточно проанализировать объективные клинические проявления. О возникновении острого бронхита свидетельствует быстро возникшая дыхательная симптоматика без предшествующего легочного анамнеза. Изменения на рентгенограмме при этой патологии обычно отсутствуют. Иногда выявляют расширение и размытость рисунка корней легких как реакцию на инфекцию интерстициальной ткани в этой области. Если острый бронхит принял затяжное течение, то повторное рентгенологическое исследование будет полезно для диагностики такого осложнения, как пневмония.
Лечение острого бронхита
Показано амбулаторное лечение. В первую очередь рекомендуют употребление внутрь большого количества жидкости в виде обильного питья. Терапия антибактериальными препаратами вначале не проводится. Ее назначают только при возникновении гнойного бронхита, так как при нем имеет место бактериальная инфекция. Антибактериальная терапия в этом случае проводится на протяжении 5–7 дней. Выбор антибиотика производится по тем же критериям, что и при лечении острой пневмонии.
Из жаропонижающих средств назначают «Ацетилсалициловую кислоту» по 0,5 грамма 3 раза в день. Показано применение антигистаминных препаратов. Назначают муколитические и отхаркивающие средства как в таблетированном виде, так и ингаляционно. Можно также проводить ингаляции подогретой щелочной минеральной водой, эвкалиптовым маслом паровым или карманным ингалятором. Ингаляции проводят в течение 5 минут 3–4 раза в день на протяжении 5 дней. Показаны витамины групп B и C. При мучительном сухом кашле назначают кодеинсодержащие препараты. В домашних условиях возможно применение горчичников и банок на грудную клетку. Если же кашель сопровождается хрипами и свистом в грудной клетке, которые слышны на расстоянии, то назначают «Эуфиллин» в дозе 0,15 грамма 3 раза в день.
Основные лекарственные препараты
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ.


- Амброксол (отхаркивающее средство). Режим дозирования: таблетки взрослым и детям в возрасте старше 12 лет назначают внутрь по 1 таблетке ежедневно утром после еды (запивают достаточным количеством жидкости). Раствор для приема внутрь и для ингаляций дозируют с помощью прилагаемого дозирующего стаканчика. Взрослым внутрь назначают в первые 2–3 дня по 4 мл 3 раза в сутки, затем по 4 мл 2 раза или по 2 мл 3 раза в сутки. При проведении ингаляций раствор вдыхают с помощью ингалятора. Взрослым и детям в возрасте старше 5 лет назначают по 1–2 ингаляции в сутки по 2–3 мл. Сироп назначают взрослым в первые 2–3 дня по 10 мл 3 раза в сутки; затем по 10 мл 2 раза или по 5 мл 3 раза в сутки.
- Бромгексин (муколитический и отхаркивающий препарат). Режим дозирования: внутрь (сироп, таблетки и драже — для детей старше 6 лет, капли, раствор для приема внутрь), взрослым и детям старше 14 лет — 8-16 мг 3-4 раза в сутки. При необходимости доза может быть увеличена взрослым до 16 мг 4 раза в сутки. В виде ингаляций (раствор для ингаляций) взрослым — по 8 мг. Ингаляции проводят 2 раза в сутки. Раствор разбавляют дистиллированной водой 1:1 и нагревают до температуры тела для предупреждения кашля. Бромгексин 8 капли: внутрь, взрослым и подросткам старше 14 лет — по 23-47 кап 3 раза в день. Парентерально (в/м, п/к, в/в медленно, в течение 2-3 мин) — по 2-4 мг 2-3 раза в сутки. Раствор для в/в введения следует разбавить раствором Рингера или стерильной водой для инъекций. Терапевтическое действие может проявиться на 4-6 день лечения.
- Фенспирид (Эреспал) — препарат с противовоспалительной и антибронхоконстрикторной активностью. Режим дозирования: взрослым препарат назначают внутрь по 80 мг (1 таб.) 2-3 раза/сут. Максимальная суточная доза составляет 240 мг. Продолжительность лечения определяется врачом.
Рекомендации при остром бронхите
- Консультация терапевта.
- Консультация пульмонолога.