Описание
Папилломавирусная инфекция человека (ПВИ) является наиболее распространенным венерическим заболеванием. Сегодня известно больше ста типов вирусов папилломы человека (ВПЧ), из них около тридцати вызывают поражение органов мочеполовой сферы. Некоторые типы ВПЧ ассоциированы с онкологическими болезнями. В частности, ВПЧ типов 16 и 18 вызывают рак шейки матки и вульвы, от которых ежегодно на планете умирает четверть миллиона женщин. Рак шейки матки — безусловный лидер женской смертности от онкологических заболеваний. О распространенности ПВИ свидетельствует и тот факт, что примерно половина сексуально активного населения обоего пола инфицирована этим вирусом. Пик инфицирования ВПЧ приходится на возраст от 15 до 30 лет.
ПВИ является антропонозным заболеванием — т.е. передается исключительно от одного человека к другому. Главным путем инфицирования человека ВПЧ является половой путь, включая его нетрадиционные виды.
Факторы риска ПВИ:
- раннее начало половой жизни;
- большое количество половых связей;
- сексуальный контакт с женщиной, страдающей раком шейки матки;
- сексуальный контакт с женщиной, страдающей генитальным папилломатозом;
- наличие других половых инфекций;
- местное раздражение кожи и слизистых;
- дисбиотические состояния;
- табакокурение;
- алкогольная зависимость;
- иммунодефицитные состояния.
Интересно, что ВПЧ выявляется примерно у трех процентов женщин, вовсе не имевших половых контактов. И в то же время, при отсутствии барьерной контрацепции, уже спустя три года после начала половой жизни, более семидесяти процентов женщин инфицируются ВПЧ. Вероятность передачи ВПЧ от бессимптомного носителя при однократном незащищенном половом акте составляет более 60%, что характеризует высокую степень риска.
Инкубация возбудителя в организме человека может продолжаться от 3-х месяцев до нескольких лет.
Нередко, проявлениям ПВИ аногенитальной области, в течение нескольких месяцев предшествуют негенитальные формы папиллом. Иммунитет при ПВИ типоспецифичный неперекрестный, поэтому не способен защитить от инфицирования другими типами ВПЧ.
Симптомы папилломавирусной инфекции
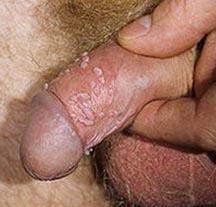 ПВИ проявляется возникновением в аногенитальной области папиллом (кондилом), генитальных бородавок. Зачастую они протекают бессимптомно и обнаруживаются случайно. Порядка 90% генитального кондиломатоза обусловлено ВПЧ типов 6 и 11. Остроконечные кондиломы с экзофитным ростом являют собой маленькие, похожие на сосочки образования, по цвету не отличимые от нормальной кожи или слизистой оболочки. С течением времени они разрастаются до значительной величины и становятся похожи на петушиный гребень или цветную капусту. Между сосочками накапливается экссудат, поверхность мацерируется, появляется неприятный запах. В местах скопления кондилом выражена воспалительная инфильтрация. Локализуются остроконечные кондиломы, в основном, в местах трения и травматизации гениталий при сексуальном контакте. В уретре кондиломы группируются в области ее наружного отверстия. При более глубоком поражении мочеиспускательного канала возникают жалобы чувство жжения при мочеиспускании, боль в надлобковой области, в области наружных половых органов. Во время беременности кондиломы, быстро увеличиваясь в размерах, могут перекрывать родовые пути. Однако после родов, процесс может спонтанно разрешиться.
ПВИ проявляется возникновением в аногенитальной области папиллом (кондилом), генитальных бородавок. Зачастую они протекают бессимптомно и обнаруживаются случайно. Порядка 90% генитального кондиломатоза обусловлено ВПЧ типов 6 и 11. Остроконечные кондиломы с экзофитным ростом являют собой маленькие, похожие на сосочки образования, по цвету не отличимые от нормальной кожи или слизистой оболочки. С течением времени они разрастаются до значительной величины и становятся похожи на петушиный гребень или цветную капусту. Между сосочками накапливается экссудат, поверхность мацерируется, появляется неприятный запах. В местах скопления кондилом выражена воспалительная инфильтрация. Локализуются остроконечные кондиломы, в основном, в местах трения и травматизации гениталий при сексуальном контакте. В уретре кондиломы группируются в области ее наружного отверстия. При более глубоком поражении мочеиспускательного канала возникают жалобы чувство жжения при мочеиспускании, боль в надлобковой области, в области наружных половых органов. Во время беременности кондиломы, быстро увеличиваясь в размерах, могут перекрывать родовые пути. Однако после родов, процесс может спонтанно разрешиться.
Диагностика папилломавирусной инфекции
Осмотр позволяет выявить все виды генитальных бородавок и остроконечных кондилом. С целью исключения онкопатологии проводят следующие виды исследований:
- Цитологическое исследование шеечных мазков по Папаниколау (PAP — smear test) — один из главных методов выявления неоплазий шейки матки, вызванных ПВИ.
- Кольпоскопия и биопсия проводятся всем женщинам с цервикальной интраэпителиальной неоплазией класса II (CIN II) или класса III (CIN III), независимо от подтверждения у них наличия ПВИ.
- Гистологическое исследование позволяет обнаружить умеренное утолщение рогового слоя с папилломатозом, паракератозом и акантозом.
- Метод ПЦР позволяет идентифицировать отдельные типы ВПЧ и, соответственно, прогнозировать степень опухолевого риска. Данная методика рекомендована женщинам старше 30 лет.
Лечение папилломавирусной инфекции
К настоящему моменту времени считается, что ПВИ полностью излечить невозможно. Элиминация ВПЧ из организма представляется весьма проблематичной. Генитальная папилломавирусная инфекция часто проходит самостоятельно, без всякого лечения. Является эффективным удаление физико-химическими механическими методами кондилом и папиллом.
У значительной части инфицированных в течение нескольких месяцев или лет происходит спонтанная элиминация вируса из организма, а онкологические заболевания возникают только у небольшого числа женщин.
Основные лекарственные препараты
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ.


- Изопринозин (иммуностимулирующий препарат с противовирусным действием). Режим дозирования: при папилломавирусной инфекции взрослым препарат назначают по 2 таб. 3 раза/сут. в день, детям — по 1/2 таб. на 5 кг/массы тела/сут. в 3-4 приема в течение 14-28 дней в виде монотерапии. Таблетки принимают после еды, запивая небольшим коли-чеством воды. При рецидивирующих остроконечных кондиломах взрослым препарат назначают по 2 таб. 3 раза/сут., детям — по 1/2 таб. на 5 кг/массы тела/сут. в 3-4 приема, либо в качестве монотерапии или в комбинации с хирургическим лечением в течение 14-28 дней, далее с трехкратным повторением указанного курса с интервалами в 1 месяц.
- Солкодерм (препарат для местного лечения доброкачественных поражений кожи с прижигающим и мумифицирующим действием). Режим дозирования: Солкодерм предназначен только для наружного применения; процедура должна проводиться врачом или квалифицированным медицинским персоналом под контролем врача. Солкодерм осторожно наносится на пораженный участок кожи пластиковым аппликатором или стеклянным капилляром и затем распределяется по поверхности выбранного участка кожи при легком надавливании с помощью пластикового аппликатора до полного проникновения раствора в ткань. В течение последующих 3-5 мин необходимо тщательно наблюдать за изменениями, происходящими на обрабатываемом участке: происходит обесцвечивание кожи с появлением характерного бледно-сероватого или желтоватого оттенка. Процедура должна повторяться до тех пор, пока не произойдет вышеуказанных изменений окраски кожи. В большинстве случаев достаточно однократного применения.
- Подофиллин (противоопухолевое средство растительного происхождения). Режим дозирования: препарат наносят один-два раза в неделю в течение максимум 5 недель в количестве не более 0,5 мл за одну процедуру. Больному необходимо следить, чтобы вода не попадала на обработанное место в течение 4-6 часов после процедуры. ПФ не рекомендуется применять при вагинальных, цервикальных и внутриэпителиальных бородавках.
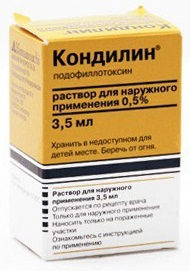
- Подофиллотоксин (Кондилин) — местнонекротизирующее средство. Режим дозирования: для нанесения препарата следует смочить пластиковый аппликатор в препарате, так, чтобы отверстие петли заполнилось жидкостью. С помощью петли раствор наносится на кондилому. Затем аппликацию следует повторить, смачивая жидкостью все остальные кондиломы, но не более 50 раз. Кондилин должен попадать только на кондиломы, так как попадание препарата на здоровые участки кожи или слизистых оболочек может привести к сильному раздражению и изъязвлению. После аппликации место нанесения раствора должно хорошо просохнуть во избежание раздражения здоровой кожи, соприкасающейся с кондиломой. Кондилин наносится 2 раза/сут. в течение 3 дней, далее делается 4-дневный перерыв; возможен повторный 3-дневный курс лечения. Общая продолжительность лечения не должна превышать 5 недель.
- 5-фторурацил крем 5% (Эфудикс) — антиметаболит. Режим дозирования: наносить два раза в день в достаточном количестве, чтобы полностью покрыть пораженные участки. Лечение следует продолжать до тех пор, пока не будет достигнута воспалительная реакция в эрозионной стадии (поверхностные повреждения ткани, заживающие без рубцов), после чего применение следует прекратить.
Рекомендации
- Консультация дерматовенеролога.
- Инфицированным женщинам — регулярный PAP-тест и кольпоскопия.
- Вакцинирование девочек и молодых женщин, не живших половой жизнью, вакциной «Гардасил».