Описание
Посттромботическая болезнь нижних конечностей (ПТБ) — это заболевание, формирующееся после перенесенного тромбоза глубокой венозной системы с частичным или полным разрушением клапанного аппарата, приводящее к постоянному венозному застою и развитию трофических расстройств. Таким образом ПТБ является следствием перенесенного флеботромбоза. При рассасывании тромба в просвете сосуда со сгустком частично разрушается и клапанный аппарат, что неизбежно приводит к венозному застою и прогрессированию процесса.
Существует классическая классификация по степени хронической венозной недостаточности:
- 1 — преходящий отек (возникает, как правило, после физической нагрузки или в конце трудового дня);
- 2 — стойкий отек (появляющийся даже утром, после сна), гиперпигментация кожи;
- 3 — наличие трофических расстройств в виде язвенных дефектов (на запущенной стадии заболевания).
Заболевание формируется постепенно, после перенесенного острого флеботромбоза наступает реканализация сосуда (восстановление просвета), но клапанный аппарат уже не может функционировать как прежде из-за частичной дистрофии. Возникает постоянный сброс крови, что, в свою очередь, приводит к венозному застою и пропотеванию элементов крови в близлежащие ткани. Развивается отек, который нарушает микроциркуляцию за счет сдавления капилляров, способствует склерозу кожи и подкожно-жировой клетчатки. В исходе формируются трофические расстройства с образованием язвенных дефектов.
Симптомы посттромботической болезни
нижних конечностей
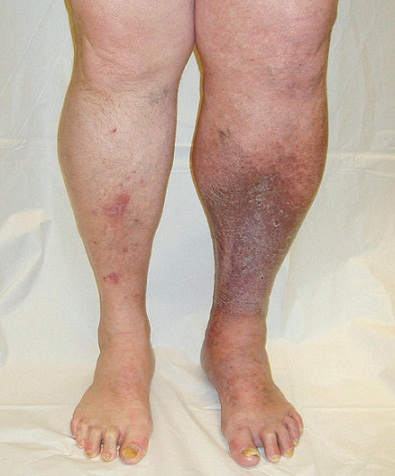
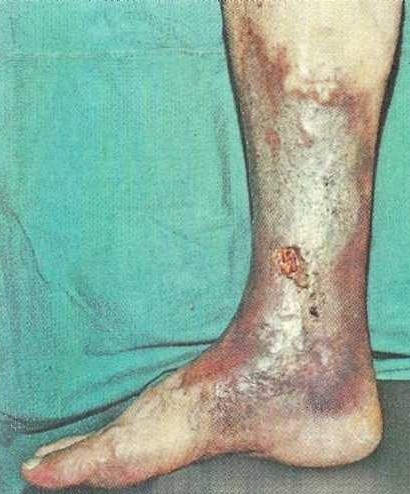
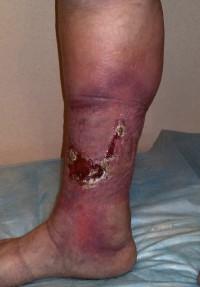
Выделяют ряд типичных симптомов, характерных для данного заболевания. Основным по значимости признаком является отечность пораженной конечности (отечность носит постоянный характер и усиливается после физической нагрузки). Постепенно изменяется окраска кожного покрова (чаще всего в месте предполагаемого перфоранта). Кожный покров грубеет, уплотняется и формируется так называемая индурация. В конечном итоге развиваются трофические расстройства в виде язвенных дефектов, которые длительное время не заживают.
 |
 |
 |
| Явления ПТБ на левой голени |
Трофические расстройства и язвенный дефект на голени при ПТБ |
Трофические язвы на голени |
Диагностика посттромботической болезни нижних конечностей
- Консультация сосудистого хирурга и осмотр.
- Дуплексное сканирование сосудов (с помощью этого метода легко определить проходимость вен, оценить работу клапанного аппарата и решить вопрос о дальнейшей тактике лечения).
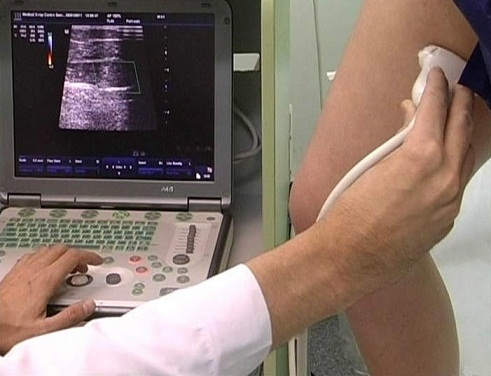 |
| Выполнение дуплексного сканирования |
Лечение посттромботической болезни нижних конечностей
1. Консервативная терапия (является основной):
- Эластическая компрессия (постоянное ношение эластических бинтов или компрессионного трикотажа 1 или 2 класса). Помогает уменьшить венозный застой за счет сдавления подкожных вен и соответственно улучшить отток крови.
- Возвышенное положение нижних конечностей во время отдыха (не менее 30–40 минут после физической нагрузки). Способствует улучшению оттока крови из дистальных отделов.
- Лечебная физкультура и гимнастика (ежедневно).
- Физиотерапевтические мероприятия (курсами не менее двух раз в год).
- Применение флеботоников курсами («Детралекс», «Флебодиа», «Антистакс»).
- Применение дезагрегантов («Кардиомагнил», «Аспирин кардио»).
2. Хирургическое лечение. Выполняется при запущенных формах посттромботической болезни и заключается в перевязке или разрушении несостоятельных перфорантных вен. Выделяют два вида оперативного лечения:
- Операции по устранению перфорантных вен — эндоскопическое удаление перфорантных вен.
- Операции по восстановлению несостоятельных клапанов в вене — вальвулопластика.
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Основные лекарственные препараты
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ.





- Детралекс (венотонизирующий, ангиопротекторный препарат). Режим дозирования: внутрь, по 2 таб./сут. (1 таб. — в обед и 1 таб. — с вечерним приемом пищи).
- Флебодиа (венотонизирующий препарат). Режим дозирования: внутрь, по 1 таблетке (600 мг) 1 раз/сут. Курс лечения — 2 месяца.
- Антистакс (ангиопротективное средство). Режим дозирования: внутрь, утром до еды принять 2 капсулы и запить их водой. Курс лечения — 3 месяца.
- Кардиомагнил (антиагрегант). Режим дозирования: внутрь, запивая водой, в дозе 75-150 мг 1 раз/сут. Применять длительно.
- Аспирин кардио (антиагрегант). Режим дозирования: внутрь, перед едой, запивая большим количеством жидкости в дозе 100-200 мг 1 раз/сут. или 300 мг через день. Применять длительно.
Рекомендации
- Консультация сосудистого хирурга.
- Выполнение дуплексного сканирования вен.